١ مقدمة
الفُصام كما تُعرف باسم السكيزوفرينيا (باللاتينية: عن هذا الملف Schizophrenia (؟·معلومات)) وأيضا الشيزوفرينيا هو اضطراب نفسي يتسم بسلوك اجتماعي غير طبيعي وفشل في تمييز الواقع.تشمل الأعراض الشائعة الوهام واضطراب الفكر والهلوسة السمعية بالإضافة إلى انخفاض المشاركة الاجتماعية والتعبير العاطفي وانعدام الإرادة.
غالبًا ما يكون لدى المصابين بالفصام مشاكل نفسية أُخرى مثل اضطراب القلق والاضطراب الاكتئابي واضطراب تعاطي المخدرات.
عادة ما تظهر الأعراض تدريجيا، حيث تبدأ في مرحلة البلوغ، وتستمر لفترة طويلة
٢ الأعراض:
قد يعاني الشخص الذي تم تشخيص حالته بالفُصام من هلوسة (أغلبها سماع أصوات) ووُهام (يتصف غالباً بالغرابة أو ذو طبيعة اضطهادية) وكلام وتفكير مضطرب./يمكن أن يتراوح الأخير من فقدان تتابع الأفكار إلى ضعف ترابط الجمل من حيث المعنى وإلى كلام غير مفهوم في الحالات الخطيرة./من الأعراض الشائعة عند الإصابة بالفُصام؛ الانسحاب الاجتماعي وعدم الاهتمام بالملبس أو النظافة الشخصية والافتقار إلى الحافز والقدرة على تقدير الأمور. غالباً ما يلاحظ نمط من الأزمات الانفعالية، مثل ضعف الاستجابة. كما يرتبط قصور الإدراك الاجتماعي بالإصابة بالفُصام، وكأحد أعراض جنون الارتياب؛ عادةً ما تحدث عزلة اجتماعية. كما توجد عادةً صعوبات في عملية والذاكرة طويلة المدى والانتباه والأداء التنفيذي وسرعة معالجة المعلومات. يمكن أن يظل الشخص المصاب بأحد الأنواع الفرعية غير الشائعة صامتاً لفترات طويلة أو يبقى دون حركة في وضعيات غريبة أو يصاب باهتياج عشوائي؛ وجميعها من علامات الإصابة بالجامود. يكون لدى المصابين بالفُصام نسبة أعلى للإصابة بمتلازمة القولون المتهيج ولكنهم غالبا لا يذكرون الأمر إلا إذا تم سؤالهم على وجه التحديد.[21] الأعراض الإيجابية والسلبية عدل غالباً ما يتم وصف الفُصام من ناحية الأعراض الإيجابية والسلبية (أو القصور).[22] الأعراض الإيجابية هي تلك الأعراض التي لا يمر بها عادةً معظم الأشخاص ولكنها تحدث مع المصابين بالفُصام./ويمكن أن تتضمن تشوش الأفكار وكلام مضطرب وهلوسات لمسية وسمعية وبصرية وشمية وذوقية، والتي تعتبر عادةً من مظاهر الذُهان.[23] كما ترتبط الهلوسات عادةً بمضمون موضوع الوُهام.[24] هذا وتستجيب الأعراض الإيجابية للأدوية على نحو جيد بشكل عام.[24] لوحة عيوني في هذه اللحظة للفنان الألماني أوغست ناترر الذي عانى من الفصام تتمثل الأعراض السلبية في قصور في الاستجابات الانفعالية الطبيعية أو في عمليات التفكير الأخرى، كما أن استجابتها للأدوية أضعف. وتتضمن عادةً ردود فعل وانفعالات فاترة أو ردود فعل لامبالية وضعف الكلام (حبسة) وعدم القدرة على الاستمتاع (انعدام التلذذ) وعدم الرغبة في تكوين علاقات (البعد عن المخالطة الاجتماعية) و الافتقار إلى الحافز (انعدام الإرادة)./تشير الأبحاث إلى أن الأعراض السلبية تساهم أكثر من تلك الإيجابية في انخفاض جودة الحياة والعجز الوظيفي وإلقاء الأعباء على الآخرين.[25] غالباً ما يكون للأشخاص الذين يعانون من أعراض سلبية واضحة سوابق من ضعف القدرة على التكيف قبل بدء ظهور المرض، كما أن الاستجابة للأدوية غالباً ما تكون محدودة. [26] بداية الأعراض عدل تتمثل فترات الذروة لظهور مرض الفُصام عند المراهقة المتأخرة والبلوغ المبكر، وهي سنوات حرجة بالنسبة للتنمية الاجتماعية والمهنية للشباب.[27] تظهر الحالة قبل سن التاسعة عشر عند نسبة 40% من الرجال و23% من النساء الذين تم تشخيص حالتهم بالفُصام.[28] أُجريت الكثير من الأبحاث مؤخراً للحد من الاضطراب النمائي المرتبط بالإصابة بالفُصام، وذلك من خلال تحديد وعلاج المرحلة البادرية (قبل ظهور المرض) والتي اكتشف أنها تصل إلى 30 شهراً قبل ظهور الأعراض.[27] الأشخاص الذين تستمر حالة الفُصام عندهم في التطور ربما يعانون من أعراض ذهانية عابرة أو ذاتية الشفاء[29] ومن أعراض غير محددة من الانسحاب الاجتماعي والتهيجية والانزعاج[30] والخلل الحركي[31] أثناء المرحلة البادرية.٣ المسببات:
تلعب مجموعة من العوامل الجينية والعوامل البيئية دوراً هامًا في تطور الفُصام. يبلغ احتمال تشخيص الإصابة بالفُصام لدى الأشخاص الذين لديهم سوابق عائلية للإصابة بالفُصام ما بين 20-40% بعد سنة من ظهور أعراض الذُهان العابر.[32] الوراثيات عدل تتفاوت التقديرات المتعلقة بقابلية الانتقال بالوراثة نظراً لصعوبة الفصل بين الآثار الجينية والبيئية.[33] ولكن تم تقدير متوسط بنسبة 0,80.[34] أكثر ما يشكل خطراً على مرض الفُصام هو وجود قريب من الدرجة الأولى مصاب بالمرض (نسبة الخطر 6,5%)؛ ويصاب أيضًا أكثر من 40% من التوائم المتماثلة لوالدين مصابين بالفُصام. في حال إصابة أحد الوالدين بالمرض فأن النسبة الخطر تكون 13%، أما في حال إصابة كلا الوالدين فأن النسبة تكون تقريبًا 50%.[34] هناك العديد من الجينات المؤثرة التي يشارك كل منها بتأثير ضئيل ذي انتقال وتعبير مجهولين. تم اقتراح العديد من المرشحين المحتملين من بينهم نوع معين من اختلاف عدد النسخ وبروتين NOTCH4 وموضع بروتين الهيستون.[35][36] يبدو أن هناك تراكب قوي في الجينات المتعلقة بالفُصام والاضطراب ذو الاتجاهين.[37] بافتراض وجود أساس وراثي، يطرح علم النفس التطوري سؤالاً؛ ألا وهو لماذا تتطور الجينات التي تزيد احتمال الإصابة بالذُهان، بافتراض أن الحالة غير متأقلمة من وجهة نظر تطورية./تتضمن بعض النظريات جينات مرتبطة بتطور اللغة والطبيعة البشرية، إلا أنه حتى الآن تبقى هذه الأفكار ذات طبيعة فرضية وليس أكثر.[38][39] البيئة عدل تتضمن العوامل البيئية المرتبطة بتطور الفُصام؛ البيئة المعيشية وتناول العقاقير وإجهاد ما قبل الولادة. أما أسلوب التربية فلا يبدو ذو تأثير قوي، وإن كان الأشخاص من أبوين داعمين تكون حالاتهم أفضل من ذوي الآباء الناقدين أو العدائيين. ترفع الصدمات النفسية في مرحلة الطفولة وموت أحد الوالدين والتنمر وسوء المعاملة نسبة خطر الإصابة بالذهان.[40] وجد دوماً أن المعيشة في بيئة حضرية أثناء الطفولة أو المراهقة ترفع من خطر الإصابة بالفُصام بعامل أو عاملين، وذلك حتى بعد الأخذ بالاعتبار استعمال العقاقير الاستجمامي والجماعة الإثنية وحجم الجماعة الاجتماعية.[41] أما العوامل الأخرى التي تلعب دوراً هاماً فتتضمن العزلة الاجتماعية والهجرة المتعلقة بالأزمات الاجتماعية والتفرقة العنصرية والخلل الأسري والبطالة وسوء الظروف السكنية. [42] تعاطي المخدرات عدل حوالي نصف المصابين بالفُصام يتعاطون المخدرات أو يستهلكون الكحول بشكل مُفرط.[43] يمكن للكوكايين والأمفيتامينات والكحول، إلى حدٍ أقل، أن تسبب ذهان كحولي وذهان اهتياجي عابرين شبيهين بالفصام إلى حد كبير. على الرغم من عدم الاعتقاد عمومًا بأنه مسبب للمرض، إلا أن المصابين بالفصام يستهلكون النيكوتين بنسب أعلى بكثير من عامة الناس.[44] يمكن أن تسبب معاقرة الكحول اضطراب ذهاني مزمن.[45] ولكن استهلاك الكحول غير مرتبط ببداية أبكر للذهان.[46] يمكن أن يكون القنب الهندي عامل مساهم في الفصام، [47][48] حيث يُرجح بأنه يسبب ظهور المرض لدى أولئك الذين هم فعلا عرضة للإصابة.[48] هذا الخطر الزائد ربما يحتاج إلى وجود جينات معينة لدى الفرد[48] أو ذات الصلة بأمراض نفسية موجودة مسبقًا. والتعرض أو التعاطي المُبكر يرتبط بقوة بزيادة نسبة خطر الإصابة. حجم نسبة الخطر الزائدة غير واضحة[49] ولكن يبدو بأنه أعلى بحوالي ضعفين أو ثلاثة أضعاف في تسبيب الذهان.[47] الجرعات الأعلى والاستخدام المتكرر يشيران إلى خطر متزايد للإصابة بالذهان المزمن.[47] يمكن تناول العقاقير الأخرى من قبل المصابين بالفصام كوسيلة لمواجهة الاكتئاب والقلق والملل والشعور بالوحدة.[43][50] عوامل التطور عدل إن عوامل مثل نقص التأكسج والعدوى أو التوتر وسوء التغذية الأم أثناء تطور الجنين، قد تؤدي إلى زيادة طفيفة في احتمالية الإصابة بالفصام فيما بعد. ومن المحتمل أن الأشخاص الذين تم تشخيص إصابتهم بالفصام هم من مواليد فصل الشتاء أو الربيع (على الأقل في نصف الأرض الشمالي)، والذي قد ينتج عن المعدلات المرتفعة للتعرض للفيروسات في الرحم. وهذه الخطورة الزائدة تشكل حوالي 5 إلى 8%.[51] أيضًا من العَدَوات الأخرى المسببة، خلال الحمل أو في وقت قريب من موعد الولادة، مقوسة غوندية وداء المتدثرات٤ الآليات:
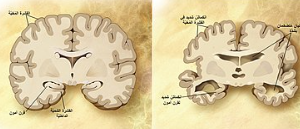
تمت عدة محاولات لشرح الرابطة بين وظيفة المخ المتبدلة والفصام. وأكثرها شهرة هي فرضية الدوبامين، التي تُعزي الذهان إلى إخطاء العقل تفسير اختلال إطلاق خلايا الدوبامين العصبية. وتشير الأدلة إلى أن الفصام لديه عنصر النمو العصبي./قبل بداية الفصام، دائماً ما يكون هناك حالات ضعف في الإدراك وفي أداء الوظائف الاجتماعية والمهارات الحركية.[53]./ذلك بالإضافة إلى مشاكل قبل الولادة مثل عدوى الأم[54][55] وسوء تغذيتها والمضاعفات أثناء فترة الحمل كل هذا يزيد من خطر الإصابة بالفصام.[56]عادة ما يظهر الفصام في الفترة بين 18 و25 من العمر وهي مرحلة عمرية تتداخل مع مراحل معينة من النمو العصبي ترتبط بالفصام.[57] النفسية عدل تصوير بالرنين المغناطيسي الوظيفي يظهر مستويين في الدماغ، المناطق البرتقالية كانت أكثر نشاطاً لدى أفراد الأصحاء بينما كانت أقل نشاطا لدى مصابي الفصام الخاضعين للعلاج. تتداخل الكثير من الآليات النفسية في تطور الفصام واستمراره./لقد تم ملاحظة انحياز معرفي لدى الذين تم تشخيصهم أو لدى المعرضين للخطر، خاصة عند وجود حالات التوتر أو في المواقف المُربِكة.[58] قد تعكس بعض الخصائص الإدراكية عجز شامل في الإدراك العصبي مثل فقدان الذاكرة، بينما يكون البعض الآخر متعلق بمشاكل وتجارب معينة.[59][60] بالرغم من المشاعر المتلبدة الظاهرة، تشير النتائج الحديثة إلى أن الكثير من الأفراد الذين تم تشخيص إصابتهم بالفصام يستجيبون من الناحية العاطفية، خاصة للمحفزات المرهقة أو السلبية وأن تلك الحساسية قد تتسبب في ضعف تجاه الأعراض أو الاضطراب.[61][62] تشير بعض الدلائل إلى أن مضمون المعتقدات الوهمية والتجارب الذهانية يمكن أن تعكس أسباب الاضطراب العاطفية، وبأن كيفية تفسير المريض لتلك التجارب يمكن أن تؤثر على الأعراض الظاهرة.[63][64][65] اللجوء إلى "سلوكيات السلامة" (إيماءات أو استخدام الكلمات في سياقات محددة) لتجنب أو تحييد إخطار مُتخيلة قد يساهم في مدى إزمان هذه الأوهام.[66] ويأتي دليل آخر على دور الآليات النفسية من آثار العلاجات النفسية على أعراض الفصام.[67] العصبية عدل يرتبط الفصام بتضخم في البطين الجانبي في الدماغ. يرتبط الفصام باختلافات دقيقة في بُنيان الدماغ، وُجدت لدى 40 إلى 50% من الحالات، وفي كيمياء الدماغ أثناء الحالات الذهانية الحادة. وقد أظهرت الدراسات التي تستخدم الاختبارات العصبية والتصوير العصبي مثل التصوير بالرنين المغناطيسي الوظيفي والتصوير المقطعي بالإصدار البوزيتروني لفحص الاختلافات الوظيفية في نشاط الدماغ بأن هذه الاختلافات تحدث غالبًا في الفص الجبهي وقرن آمون والفص الصدغي.[68] وقد تم الإبلاغ عن وجود انكماشات في حجم الدماغ أصغر من تلك التي وُجِدت في مرض الزهايمر في مناطق من القشرة الأمامية والفصوص الخلفية./ومن غير المؤكد ما إذا كانت تلك التغييرات في الحجم آخذه في التقدم أم أنها كانت مسبقة الوجود قبل بداية المرض.[31] وقد تم ربط تلك الاختلافات بعجز الإدراك العصبي والذي غالباً ما يرتبط بالفصام.[69] نظرا لتغير الدارات العصبية، فقد اقتُرح أن يُنظر إلى الفصام وكأنه مجموعة من اضطرابات التطور العصبي.[70] هناك بعض النقاشات حول إذا ما كان العلاج بمضادات الذهان ذاته يسبب انكماشات في حجم الدماغ.[71] تم إيلاء اهتمام خاص إلى وظيفة الدوبامين في الممر الطرفي الحوفي للدماغ./وقد نتج هذا التركيز بصورة كبيرة عندما ظهر عرضيًا بأن استخدام أدوية الفينوثيازين، والتي تعترض وظيفة الدوبامين، يمكنه الحدّ من الأعراض الذهانية./كما يدعمها أيضاً حقيقة أن الأمفيتامينات، والتي تحث على إطلاق الدوبامين، قد تزيد من الأعراض الذهانية في الفصام.[72] تفترض نظرية الدوبامين المؤثر في الفصام أن التنشيط الزائد لمُستقبِلات الدوبامين D2 كانت سبب (الأعراض الإيجابية) للفصام./وعلى الرغم أنه كان من المُسَّلمات لما يقرب من 20 عاماً بناءً على التأثير المعيق لـ D2 الشائع في جميع مضادات الذُهان، إلا أنه لم يتم التثبت منه حتى منتصف التسعينات حيث قدمت دراسات أشعة التصوير المقطعي بالإصدار البوزيتروني والتصوير الطبي بأشعة غاما الأدلة الداعمة لذلك./وتُعتبر الآن نظرية الدوبامين مُبسطة، ويرجع ذلك جزئياً إلى الأدوية الجديدة المضادة للذهان (الأدوية مضادات الذهان غير النمطية) التي يمكن أن تكون بذات فعالية الأدوية القديمة (الأدوية مضادات الذهان النمطية)، ولكن أيضاً تؤثر على وظيفة السيروتونين وقد تكون ذات تأثير أقل قليلاً على إعاقة الدوبامين.[73] كما تم تركيز الاهتمام أيضاً على الناقل العصبي حمض الجلوتاميك والوظيفة المخفَّضة لـمستقبِل الجلوتاميك NMDA في مرض الفصام، ويرجع هذا بصورة كبيرة إلى المستويات المنخفضة بصورة غير طبيعية من مستقبِلات الجلوتاميك التي تم العثور عليها في دماغ المتوفيين ممن تم تشخيص إصابتهم بالفصام،[74] واكتشاف أن العقاقير المُعيقة للغلوتاميت مثل الفينسيكليدين والكيتامين يمكنها أن تُقلّد الأعراض والمشكلات الإدراكية المرتبطة بالحالة.[75] وترتبط وظيفة الغلوتاميت المتراجعة بالأداء السيئ في الاختبارات التي تتطلب عمل الفص الأمامي وقرن آمون، ويمكن أن يؤثر الجلوتاميك على وظيفة الدوبامين، وكلاهما يرتبط بالفصام، مما أشار إلى وجود دور وسيط هام (وقد يكون سببيًا) لممرات الغلوتاميت في الحالة.[76] ولكن الأعراض الإيجابية فشلت في الاستجابة للعلاج بالجلوتاميك٥ التشخيص:
يتم تشخيص الفصام بناءً على معايير الجمعية الأمريكية للأطباء النفسيين المعتمدة في النسخة الخامسة من الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5)، أو التصنيف العالمي الإحصائي للأمراض والمشكلات المتعلقة بالصحة (ICD-10) الصادر عن منظمة الصحة العالمية./تستخدم تلك المعايير تجارب الإبلاغ الذاتي للشخص والإبلاغ عن الأمور غير الطبيعية في السلوك، ويتبعها تقييم في العيادة يقوم به مختص في الصحة العقلية./تحدث الأعراض المرتبطة بالفصام بصورة متصلة في المجموعات السكانية ويجب أن تصل إلى حدة معينة قبل أن يتم التشخيص. اعتبارا من عام 2013 لا يوجد اختبار موضوعي للتشخيص. المعايير عدل في 2013، أصدرت الجمعية الأمريكية للأطباء النفسيين النسخة الخامسة من الدليل التشخيصي والإحصائي للاضطرابات النفسية./حتى يتم تشخيص المريض بالفصام يجب أن يتوافر معيارين تشخيصيان مع وجود كل منها معظم الوقت خلال فترة شهر على الأقل، مع تأثير كبير على الأداء الاجتماعي أو المهني لمدة ستة أشهر على الأقل./فيجب على المريض أن يعاني من الأوهام أو الهلوسات أوالحديث غير المنظم./العَرَض الثاني يمكن أن يكون عَرَض سلبي أو سلوك غير مُنظم بشدة أو جامودي تماما.[78] لم يتغير تعريف الفَصام بشكل أساسي عما ورد في نسخة 2000 من الدليل التشخيصي والإحصائي (DSM-IV-TR)، لكن حصلت بعض التغييرات في النسخة الخامسة من الدليل. تصنيفات فرعية - مثل الفُصام الزوراني والجامودي - تم إزالتها لقلة قيمتها التشخيصية.[79] لم يُعد الجامود مرتبط بقوة مع الفصام.[80] عند وصف فصام المريض، من الموصى عمل تَفريق أفضل بين حالة المرض الحالية وتقدمها التاريخي، من اجل تحقيق وصف أوضح.[79] لم يُعد موصى بطريقة أعراض الدرجة الأولى لكورت شنايدر.[79] تم وضع تعريف أفضل للاضطراب الفصامي العاطفي لتمييزه عن الفصام بشكل أوضح.[79] تم الإيصاء بتقييم يغطي ثمانية مجالات في علم نفس الأمراض من اجل المساعدة في اتخاذ القرارات السريرية.[81] تستخدم معايير ICD-10 في الدول الأوروبية، بينما تستخدم معايير DSM في الولايات المتحدة الأمريكية وبدرجات متفاوتة حول العالم، وهي السائدة في الدراسات البحثية./تهتم معايير ICD-10 بصورة أكبر بأعراض الدرجة الأولى لكورت شنايدر./عملياً، التوافق بين النظامين مرتفع.[82] إذا ما ظلت علامات الاضطراب لأكثر من شهر لكن أقل من ستة أشهر يتم اعتماد الاضطراب فصامي الشكل./يمكن تشخيص الأعراض الذهانية التي تستمر أقل من شهر على أنها اضطراب ذهاني وجيز، ويمكن تصنيف بعض الحالات بأنها اضطراب ذهاني لم يتم تصنيفه بخلاف ذلك./بينما يتم التشخيص بالاضطراب الفصامي العاطفي إذا ما كانت أعراض الاضطراب المزاجي متواجدة بصورة أساسية بجانب الأعراض الذهانية./إذا كانت الأعراض الذهانية هي نتيجة نفسية مباشرة لحالة طبية عامة أو دواء./فأن التشخيص يعتبر كإحدى الأعراض الذهانية الثانوية لتلك الحالة.[78] لا يمكن التشخيص بالفصام في حال توافر أعراض الاضطرابات النمائية الشاملة، إلا اذا كان هناك أوهام أو هلوسة بارزة أيضا.[78] التصنيفات الفرعية عدل مع نشر النسخة الخامسة من الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM 5)، قامت الجمعية الأمريكية للأطباء النفسيين بحذف التصنيفات الفرعية للفصام.[83] ضمت النسخة السابقة (DSM-IV-TR) خمسة تصنيفات فرعية، وهي:/[84][85] نوع جنون الارتياب:/ توجد ضلالات أو ضلالات سمعية، ولكن لا يوجد اضطراب في التفكير أو سلوك غير منظم أو التسطيح العاطفي./الضلالات تكون إما بالاضطهاد و/أو العظمة، ولكن بالإضافة إلى ذلك، قد توجد موضوعات أخرى مثل الغيرة أو التدين المتكلف أو الجسدنة (DSM code 295,3/ICD code F20,0) الفصام غير المنظم:/ يُسمى "hebephrenic schizophrenic" في التصنيف الدولي للأمراض./حيث يوجد أيضاً اضطراب التفكير والتسطيح العاطفي معاً./(DSM code 295,1/ICD code F20,1) نوع الجامود:/ هنا تقريبا لا يتحرك المريض ابدًا أو قد يُظهر الحركات اهتياجية لاهدفية./يمكن أن تضم الأعراض خدر الجامود ومرونة شمعية./(DSM code 295,2/ICD code F20,2) النوع اللا متمايز:/ توجد أعراض ذهانية ولكن لا تحقق معايير جنون الارتياب أو غير المنظم أو الجامود./(DSM code 295,9/ICD code F20,3) النوع المتبقي:/ توجد أعراض إيجابية بحدة منخفضة فقط./(DSM code 295,6/ICD code F20,5) يحدد ICD-10 (التصنيف الإحصائي الدولي للأمراض والمشاكل الصحية ذات الصلة – النسخة العاشرة) نوعين فرعيين إضافيين:/[84] الإكتئاب التالي للفصام:/ نوبة اكتئابية تنشأ في أعقاب مرض الفصام حيث قد تكون بعض أعراض الفصام منخفضة الشدة لا تزال موجودة (ICD code F20,4) الفصام البسيط:/ تطور خفي وتدريجي لأعراض سلبية بارزة دون وجود سوابق لنوبات ذهانية (ICD code F20,6). الفصام الخامل هو نوع فرعي موجود في النسخة الروسية من التصنيف الإحصائي الدولي للأمراض والمشاكل الصحية ذات الصلة – النسخة العاشرة (ICD-10)[86] التشخيص التفريقي عدل قد تكون الأعراض الذهانية موجودة في العديد من الاضطرابات النفسية الأخرى، بما فيها اضطراب ثنائي القطب[87] واضطراب الشخصية الحدية[88] والتسمم الدوائي وذهان المخدرات./كما توجد الضلالات أو الأوهام ("غير الغريبة") أيضا في الاضطراب الوهامي، والانسحاب الاجتماعي في اضطراب القلق الاجتماعي واضطراب الشخصية الاجتنابي واضطراب الشخصية الفصامي./يوجد في اضطراب الشخصية الفصامي أعراض مشابهة لإعراض الفصام ولكن بدرجة أقل حدة./هناك مراضة مشتركة للفصام مع الوسواس القهري (OCD) إلى حد كبير لا يمكن تفسيره في كثير من الأحيان بمجرد الصدفة، على الرغم من صعوبة التمييز بين الهواجس التي تحدث في الوسواس القهري عن أوهام الفصام.[89] يعاني بعض الأفراد عند توقفهم عن تعاطي البنزوديازيبين من أعراض انسحابية حادة قد تستمر لفترة طويلة، وقد تشابه الفصام إلى حد كبير وقد يتم تشخيصها بالخطأ على أنها فُصام.[90] قد تكون هناك حاجة لإجراء فحص طبي وعصبي أشمل لاستبعاد الأمراض الجسدية التي نادرا ما قد تسبب أعراضا ذهانية مثل الفصام، مثل اضطرابات الاستقلاب والعدوى الجهازية والزهري وفيروس العوز المناعي البشري والصرع وآفات الدماغ./السكتة والتصلب المتعدد وفرط الدرقية وقصور الدرقية والخرف ومرض ألزهايمر وداء هنتنغتون والخرف الجبهي الصدغي وداء جسيمات ليوي، جميع هذه الأمراض أيضًا لديها أعراض ذهانية مشابهة للفصام.[91] قد يكون من الضروري استبعاد الهذيان، الذي يمكن تمييزه بالهلوسة البصرية والبدء الحاد والتذبذب في تغير مستوى الوعي، وهو يشير إلى وجود مرض طبي كامن./لا تتكرر الاستقصاءات عادة عند حدوث الانتكاسة ما لم يكن هناك سبب "طبي" محدد أو إثار ضائرة ممكنة الحدوث بسبب الأدوية المضادة للذهان./في حالة هلوسات الأطفال يجب التفريق بينها وبين خيالات الأطفال الطبيعية.٦ الوقاية:
تعتبر الوقاية من الفصام صعبة نظراً لعدم وجود علامات موثوق بها لتطور هذا المرض لاحقاً.[92] هناك بعض الأدلة الضعيفة على فعالية التدخل المبكر للوقاية من الفصام.[93] في حين أن هناك بعض الأدلة على أن التدخل المبكر لدى الأفراد الذين يعانون من النوبات الذهانية قد يساهم بتحسين النتائج على المدى القصير، إلا أن فائدة هذه التدابير بعد خمس سنوات تبقى ضئيلة. إن محاولة الوقاية من الفصام في مرحلة البادرة ذات فائدة غير مؤكدة، لذا توقفت التوصية بها اعتبارا من عام 2009.[94] قد يقُلل العلاج السلوكي المعرفي من خطر الذهان بعد سنة واحدة عند أولئك المعرضين لخطر الإصابة بشكل عالي،[95] ويوصي به المعهد الوطني للصحة وتفوق الرعاية لهذه الفئة.[96] تدبير وقائي آخر ينصح به ألا وهو تجنب المخدرات المرتبطة بظهور أعراض الفصام مثل، القنب والكوكايين والأمفيتامينات٧ تدبير الحالة:
العلاج الأساسي للفصام هو الأدوية المضادة للذهان، وغالبا بالاشتراك مع الدعم النفسي والاجتماعي. قد يتم اللجوء إلى الإيداع بالمستشفى بصورة غير طوعية في حالة النوبات الشديدة (إذا سمحت تشريعات الصحة النفسية بذلك) أو بصورة طوعية أيضًا./الإيداع طويل الأمد غير شائع منذ أن بدأ الإخراج من البيمارستان (أي استبدال الإقامة المطولة في مستشفيات الأمراض النفسية بخدمات الصحة النفسية المجتمعية الأقل عزلة) في الخمسينات من القرن الماضي، على الرغم من حدوثه حتى الآن. وتتضمن خدمات الدعم المجتمعي مراكز الإيواء المؤقت والزيارات التي يقوم بها أعضاء فريق الصحة النفسية المجتمعية والتوظيف المدعوم[97] ومجموعات الدعم من الأمور الشائعة أيضًا./تشير بعض الأدلة إلى أن ممارسة التمارين الرياضية بانتظام لها تأثير إيجابي على الصحة الجسدية والعقلية للمصابين بالفصام.[98] الأدوية عدل ريسبيريدون (الاسم التجاري له ريسبردال) هو دواء مضاد غير نمطي للذهان شائع الخط العلاجي النفسي الأول لمرض الفصام هو الأدوية المضادة للذهان،[99] التي يمكنها أن تقلل من الأعراض الإيجابية للذهان خلال حوالي 7 - 14 يوم./إلا أن مضادات الذهان، تفشل في إحداث تحسن ملحوظ في الأعراض السلبية والخلل المعرفي.[26][100] ويقلل استخدامها على المدى الطويل من خطر الانتكاس.[101] يستند اختيار الأدوية المضادة للذهان إلى منافعها ومخاطرها وتكاليفها وتبقى المُفاضلة بين أفضلية المضادات النمطية أو المضادات اللانمطية أمرًا قابلًا للنقاش.[102] قد تكون مضادات الأميسولبرايد والأولانزابين والريسبيريدون والكلوزابين هي الأكثر فعالية ولكنها ترتبط بقدر أكبر من الآثار الجانبية.[103] تتساوى المضادات النمطية واللانمطية في نسب التوقف عن استعمال الدواء ومعدلات ظهور أعراض الانتكاس عند استعمال كلا النوعين بجرعات منخفضة إلى معتدلة.[104] هناك استجابة جيدة في 40 - 50٪ من الحالات، استجابة جزئية في 30 - 40٪، ومقاومة للعلاج (فشل تجاوب الأعراض بشكل مرضٍ بعد ستة أسابيع من استخدام إثنين أو ثلاثة من مضادات الذهان المختلفة) في 20٪ من الناس.[26] الكلوزابين هو علاج فعال لدى الأفراد الذين يبدون استجابة ضعيفة للأدوية أخرى، ولكن له أثر جانبي خطير محتمل وهو ندرة المحببات (انخفاض عدد خلايا الدم البيضاء) في 1 - 4٪ من المرضى. [105] فيما يتعلق بالآثار الجانبية، ترتبط المضادات النمطية مع ارتفاع معدل الآثار الجانبية خارج الهرمية في حين ترتبط بعض المضادات اللانمطية مع زيادة ملموسة في الوزن، ومرض السكري وإمكانية الإصابة بالمتلازمة الاستقلابية؛ حيث تظهر هذه الأعراض مع الأولانزابين بينما يرتبط الريسبيريدون والكيوتيابين بالزيادة في الوزن.[103] لدى الريسبيريدون نسبة مماثلة للهالوبيريدول من ناحية الآثار الجانبية خارج الهرمية.[103] ويبقى من غير الواضح ما إذا كانت مضادات الذهان الأحدث تقلل من فرص حدوث المتلازمة الخبيثة لمضادات الذهان أو خلل الحركة المتأخر، وهو اضطراب عصبي نادر لكنه خطير.[106] بالنسبة للأشخاص الذين لا يريدون أو غير القادرين على تناول الدواء بانتظام، يمكن استعمال مستحضرات الحُقن طويلة الأمد من مضادات الذهان لتحقيق السيطرة.[107] وتُقلل الحقن من مخاطر الانتكاس بدرجة أكبر من الأدوية المتناولة عن طريق الفم.[101] وعند استخدامها بالاشتراك مع التدخلات النفسية، يمكنها أن تحسن الامتثال للعلاج على المدى الطويل.[107] تقترح الجمعية الأمريكية للأطباء النفسيين إيقاف تناول مضادات الذهان في بعض الحالات عند عدم ظهور أية أعراض لمدة تزيد عن سنة.[108] النفسي عدل هناك عدد من التدخلات النفسية والاجتماعية المفيدة في علاج مرض الفصام ومنها:/ العلاج الأسري[109] والمعالجة الإلزامية المجتمعية والتوظيف المدعوم والعلاج المعرفي،[110] والتدريب المهني والتدخلات النفسية والاجتماعية لمنع تعاطي المخدرات والتحكم بالوزن.[111] العلاج الأسري والتعليم، الذي يستهدف نظام أسرة الفرد بأكمله، قد يقلل من الانتكاسات والإيداع في المستشفى.[109] الأدلة المتوفرة عن فعالية العلاج السلوكي المعرفي في تخفيف الأعراض أو منع الانتكاس قليلة.[112][113] والعلاج الفني أو الدرامي لم يُبحث بشكل جيد.[114][115] أظهر العلاج الموسيقي نتائج جيدة تحسين الحالة النفسية والأداء الاجتماعي عندما يقترن بالعناية الطبية والنفسية الاعتيادية٨ التكهن:
للفصام تكاليف بشرية واقتصادية كبيرة. فهو يؤدي إلى تناقص متوسط العمر المتوقع بما يقرب من 10 - 25 عاما. ويرجع ذلك بسبب رئيسي إلى ارتباطه بالسمنة وسوء التغذية والحياة الخاملة والتدخين، وتلعب زيادة نسبة الانتحار دورا أقل. قد تزيد الأدوية المُضادة للذهان أيضا من المخاطر. وإزدادت هذه الاختلافات في متوسط العمر المتوقع بين السبعينات والتسعينات.[117] الفصام هو أحد الأسباب الرئيسية للإعاقة، حيث يحتل الذهان النشط المرتبة الثالثة بين الحالات الأكثر إحداثا للإعاقة بعد الشلل الرباعي والخرف وقبل الشلل النصفي والعمى.[118] يعاني ما يقرب من ثلاثة أرباع الأشخاص المصابين بمرض الفصام من عجز مستمر مع انتكاسات.[26] يتعافى بعض الناس تماما ويتمكن غيرهم من العمل بشكل جيد في المجتمع.[119] يعيش معظم الأفراد المصابون بالفصام بشكل مستقل مع دعم المجتمع المحلي. تتحقق عادة نتيجة جيدة على المدى الطويل لدى 42% من الأفراد الذين يمرون بالنوبة الأولى من الذهان، ونتيجة متوسطة لدى 35% ونتيجة سيئة لدى 27%.[120] ويبدو أن نتائج الإصابة بالفصام أفضل في الدول النامية عنها في العالم المتقدم.[121] ولكن هذه الاستنتاجات تبقى موضع شك.[122][123] هناك معدل انتحار أعلى من المتوسط مرتبط بحالات الفصام./وقد أشير إلى أن هذه النسبة قد بلغت 10٪، ولكن تحليلا أحدث لمجموعة من الدراسات والإحصاءات صححت التقديرات لتصبح 4,9٪، وتحدث معظم هذه الحوادث في الفترة التي تلي أول ظهور للحالة أو أول دخول إلى المستشفى.[124] وتحدث محاولة الانتحار لمرة واحدة على الأقل لدى نسبة تفوق نسبة الانتحار الفعلي بعدة مرات (20 إلى 40٪) [125][126] وهناك مجموعة متنوعة من عوامل الخطر، تتضمن الجنس (الذكور)، والاكتئاب، وارتفاع نسبة الذكاء.[125] أظهرت الدراسات وجود ارتباط قوي بين الفصام والتدخين في جميع أنحاء العالم.[127][128] تدخين السجائر مرتفع بشكل خاص عند الأشخاص المصابين بالفصام، بتقديرات تشير إلى أن النسبة تتراوح ما بين 80٪ إلى 90٪ هم من المدخنين المنتظمين، بالمقارنة مع 20٪ بين عموم الناس.[128] ويميل المدخنون منهم إلى التدخين بشراهة، بالإضافة إلى تدخينهم للسجائر ذات المحتوى المرتفع من النيكوتين.[126] تشير بعض الأدلة إلى أن الفصام الزوراني (البارانويدي) قد يكون له إمكانية أفضل من أنواع الفصام الأخرى من ناحية العيش المستقل والعمل المهني.[129] أيضا تعاطي القنب (الحشيش) شائع جدا بين المصابين بالفُصام