محتويات
١ مقدمة
يُعرف النمطان الرئيسيان المسببان لمرض السكري بالنمط الأول والنمط الثاني.وقد حل مصطلح النمط الأول من السكري محل العديد من المصطلحات السابقة مثل سكري الأطفال أو السكري المعتمد على الأنسولين.
بالمثل؛ حل مصطلح النمط الثاني محل مصطلحات مثل سكري البالغين أو السكري المرتبط بالبدانة أو السكري غير معتمد على الأنسولين.
لا توجد،بخلاف هذين النمطين، تسمية أخرى متفق عليها لبقية الأنواع؛ فمثلًا تسمي بعض الجهات النمط الثالث من السكري بسكري الحوامل، وكذلك يوجد نمط آخر يُسمى سكري النمط الأول المقاوم للأنسولين، أو السكري المُضاعف، وهو في الواقع تطور للنمط الثاني من السكري فأصبح المريض بحاجة لحقن الأنسولين.
يوجد نمط يُسمى سكري البالغين الذي تسببه مناعة ذاتية كامنة، أو النمط واحد ونصف.
كما يوجد أيضاً سكري النضوج الذي يصيب المريض قبل بلوغه سن الثلاثين وهو عبارة عن مجموعة من الاضطرابات الجينية الفردية مصحوبة بسوابق عائلية قوية في الإصابة بمرض النمط الثاني من السكري.
٢ ماهو النمط الأول لمرض السكري ؟:
يتميز النمط الأول من السكري بخسارة الخلايا بيتا المنتجة للأنسولين في خلايا لانغرهانس بالبنكرياس مما يؤدي إلى نقص الأنسولين. والسبب الرئيسي لهذه الخسارة هو مناعة ذاتية تتميز بهجوم الخلايا التائية المناعية على خلايا بيتا المنتجة للأنسولين. ولا توجد وسيلة للوقاية من الإصابة بالنمط الأول من السكري الذي يمثل 10% من حالات مرضى السكري في أمريكا الشمالية وأوروبا، مع اختلاف التوزيع الجغرافي. معظم المصابين بالمرض كانوا إما بصحة جيدة أو ذوي أوزان مثالية عندما بدأت أعراض المرض بالظهور، وتكون استجابتهم لمفعول الأنسولين عادية (لا توجد مقاومة) خصوصا في المراحل الأولى. يمكن للنمط الأول أن يصيب الأطفال أو البالغين ولكنه معروف تقليدياً بسكري الأطفال لأن معظم المصابين به من الأطفال.
يُعالج النمط الأول بصورة أساسية – حتى أثناء المراحل الأولى – بحقن الأنسولين مع المراقبة المستمرة لمستويات غلوكوز الدم. ويمكن أن يصاب المريض الذي لا يتعاطى الأنسولين بالحماض الكيتوني السكري الذي يؤدي إلى غيبوبة أو الوفاة. يجب التأكيد على المريض بأن يضبط أسلوب حياته خصوصاً فيما يتعلق بالقوت والتمرينات الرياضيّة؛ على الرغم من أن كل ذلك لا يمكنه أن يعوض خسارة الخلايا بيتا. بعيدًا عن الاستخدام التقليدي لحقن الأنسولين تحت الجلد، يمكن توصيل الأنسولين للدم عن طريق مضخة – يمكنها تسريب الأنسولين على مدار اليوم وبمستويات معينة – كما يمكن التحكم في الجرعات (مثل إعطاء جرعة كبيرة) – حسب الحاجة – في أوقات الوجبات. كما كان يوجد أيضاً نوع من الأنسولين يمكن استنشاقه يسمى "اكسوبيرا" الذي اعتمدته وكالة العقار الأمريكية (FDA) في يناير من عام 2006، ولكن شركة فايزر أوقفت إنتاجه في أكتوبر من سنة 2007.
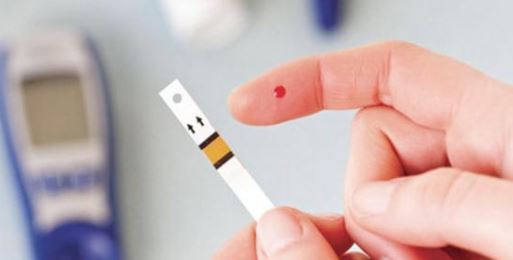
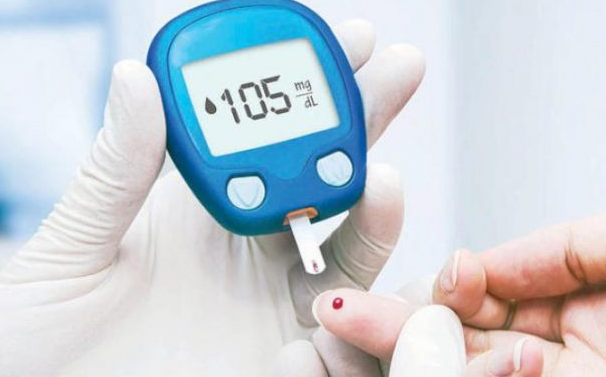
ويستمر علاج النمط الأول من السكري بلا نهاية. ولا يؤثر العلاج بصورة كبيرة على الأنشطة الحياتية للمريض إذا كان هناك تعود ووعي ورعاية سليمة وكذلك انتظام في أخذ الجرعات وقياس مستوى غلوكوز الدم. ولأن اتباع العلاج يكون ثقيلاً على المرضى، فإن الأنسولين يُؤخد بطريقة غير سوية وبعيدة كل البعد عن النظام المفترض. يجب أن يكون متوسط مستوى غلوكوز الدم بالنسبة للنمط الأول قريبًا قدر الإمكان من المستوى الطبيعي الآمن (80 – 120 مليجرام / ديسيلتر أو 4 – 6 مليمول / لتر) ويرجح بعض الأطباء أن يتراوح مستوى غلوكوز الدم بين 140 و150 مجم / ديلتر (7 – 7,5 مليمول / لتر) للمرضى الذين يعانون من السكري إذا كان مستوى غلوكوز الدم منخفضا لديهم (يحدث لهم انخفاض متكرر في مستوى غلوكوز الدم). أما المستويات الأعلى من 200 مجم / ديسيلتر (10 مليمول / لتر) فيصاحبها أحيانًا عدم راحة وتبول متكرر يؤدي إلى جفاف. تتطلّب المستويات الأعلى من 300 مجم / ديسيلتر (15 مليمول / لتر) عادة العلاج، لأنه يمكنها أن تؤدي للحماض الكيتوني السكري لكنها لا تهدد حياة المريض على أي حال. أما المستويات المنخفضة لغلوكوز الدم فيمكنها أن تسبب تشنجات أو فترات من فقد الوعي ومن الضروري وبشدة علاجها في الحال.
٣ ماهو النمط الثاني لمرض السكري ؟:
يتميز النمط الثاني من السكري باختلافه عن النمط الأول من حيث وجود مقاومة مضادة لمفعول الأنسولين بالإضافة إلى قلة إفراز الأنسولين؛ كما أن مستقبلات الأنسولين الموجودة في الأغلفة الخلوية لمختلف أنسجة الجسم لا تستجيب بصورة صحيحة للأنسولين. تكون مقاومة الأنسولين بالمراحل الأولى هي الشذوذ الطاغي في استجابة الأنسجة للأنسولين، وتكون مصحوبة بارتفاع مستويات الأنسولين في الدم. يمكن تقليل مستوى غلوكوز الدم في هذه المرحلة عن طريق وسائل وأدوية تزيد من فاعلية الأنسولين وتقلل إنتاج الغلوكوز من الكبد. تقل كفاءة إفراز الأنسولين من البنكرياس كلما تطور المرض وتصبح هناك حاجة لحقن الأنسولين.
توجد العديد من النظريات التي تحاول تحديد سبب وآلية الإصابة بالنمط الثاني من السكري. ومن المعروف أن الكرش، أي الدهون التي تتركز حول الوسط على الأعضاء داخل البطن وليس الدهون تحت الجلد، تؤدي إلى مقاومة الأنسولين. وتنشط الدهون هرمونيًا وتفرز مجموعة من الهرمونات التي تقلل من فاعلية الأنسولين.
يعاني 55% من المرضى المصابين بالنمط الثاني من السكري من السمنة. توجد عوامل أخرى مثل التقدم بالعمر، فحوالي 20% من المسنين يعانون من السكري في أمريكا الشمالية. كما أن تاريخ العائلة له تأثير حيث يكون الشخص الناشئ من عائلة يتعدد فيها مريضو السكري، يكون أكثر عرضة للإصابة به. ذلك لأن النمط الثاني يشيع أكثر في الأفراد الذين لديهم أقارب عانوا منه سابقاً. بدأ النمط الثاني بصيب الأطفال والمراهقين باضطراد في العقد السابق، وربما يرجع ذلك إلى انتشار سمنة الأطفال في بعض الأماكن في العالم.
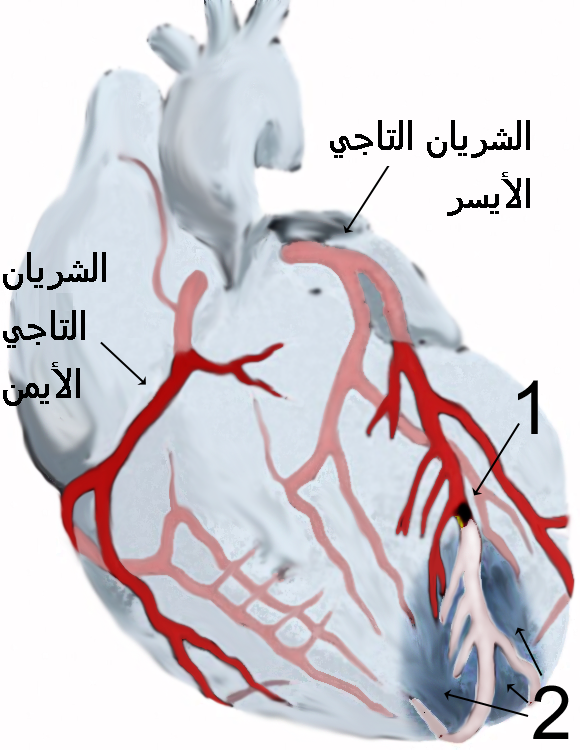
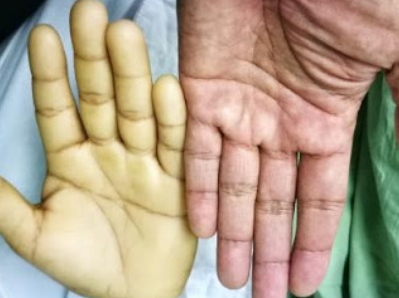
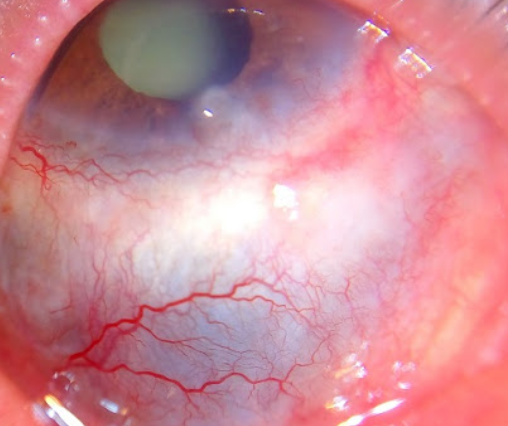
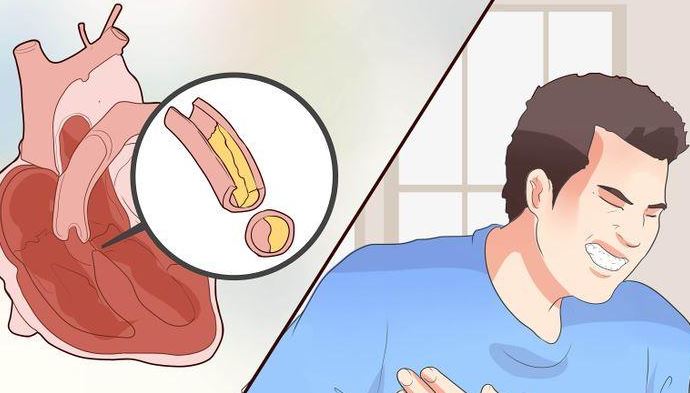
يمكن أن يستمر النمط الثاني بدون ملاحظة المريض لفترة طويلة بسبب ضعف ظهور الأعراض أو بسبب عدم وضوحها أو اعتبارها مجرد حالات فردية عابرة لا توحي بوجود مرض. لا يعاني المريض عادة من الحماض الكيتوني، ولكن يمكن أن تنتج مضاعفات خطيرة من عدم ملاحظة المرض مثل القصور الكلوي الناتج عن اعتلال الكلى السكري أو مرض وعائي، مثل مرض في الشريان التاجي، أو مرض في العين ناتج عن اعتلال الشبكية السكري، أو فقد الإحساس بالألم بسبب اعتلال الأعصاب السكري، أو تلف كبد ناتج عن التهاب كبدي دهني لا كحولي، أي أن سببه ليس مشروبات كحولية، كما يحدث في العادة.
يبدأ علاج النمط الثاني عادة عن طريق زيادة النشاط البدني وتقليل تناول النشويات وعلى الأخص تقليل شرب المشروبات السكرية وتقليل أكل الحلويات، وتقليل الوزن. ويمكن لهذه الإجراءات أن تستعيد فاعلية الأنسولين حتى لو كان فقد الوزن قليلاً (5 كيلوغرامات على سبيل المثال) خصوصاً لو كان من منطقة الكرش. كما يمكن في بعض الحالات التحكم في مستوى غلوكوز الدم بصورة جيدة بواسطة هذه الإجراءات فقط ولفترة طويلة، ولكن ميل الجسم لمقاومة الأنسولين لا ينتهي؛ ولذلك يجب الانتباه إلى مواصلة النشاط البدني وفقد الوزن والحفاظ على نظام غذائي مناسب للمرض. تكون الخطوة التالية من العلاج عادة هي تناول الأقراص المخفضة للسكر. يضعف إنتاج الأنسولين إلى حد ما في بداية النمط الثاني من السكري ولذلك يمكن تعاطي دواء عن طريق الفم (يُستعمل في العديد من الوصفات الطبية التي تحتوي على مجموعة من الأدوية) لتحسين إنتاج الأنسولين (عائلة السلفونيل يوريا) أو لتنظيم الإفراز غير المناسب للغلوكوز من الكبد ولإضعاف مقاومة الأنسولين إلى حد ما (الميتفورمين) أو لإضعاف مقاومة الأنسولين بصورة كبيرة (مثل الثيازوليدينديونات). وقد وجدت إحدى الدراسات أنه بمقارنة المرضى البدناء الذين يتعاطون الميتفورمين بأولئك الذين يعتمدون على ضبط النظام الغذائي فقط فإن تعاطي الميتفورمين يقلل احتمال إصابة بمضاعفات خطيرة بنسبة 32% ويقل احتمال الموت بسبب مرض السكري بنسبة 42% بل وتقل لديهم احتمال الوفاة أو الإصابة بالسكتة الدماغية لأي سبب بنسبة 36%. ويمكن للدواء الفموي أن يفشل في النهاية بسبب الضعف المتواصل لإفراز الأنسولين من الخلايا بيتا وعند الوصول لهذه المرحلة يجب تعاطي حقن الأنسولين للتحكم في غلوكوز الدم.
يماثل سكري الحوامل النمط الثاني في العديد من الأوجه فعلى سبيل المثال يتشابهان في قلة الأنسولين النسبية وضعف استجابة أنسجة الجسم لمفعول الأنسولين. ويعاني ما بين 2 و5% من الحوامل من هذا المرض ولكنه يختفي أو تتحسن حالة الأم بعد الولادة. يمكن الشفاء من سكري الحوامل بصورة نهائية ولكنه يتطلب مراقبة طبية دقيقة أثناء فترة الحمل. ولكن ما بين 20 و50% من الأمهات اللاتي عانين من سكري الحوامل يمكن أن يصابوا بالنمط الثاني في مراحل لاحقة من حياتهم.
على الرغم من أن الإصابة وقتية وليست دائمة إلا أن سكري الحوامل يمكن أن يدمر صحة الأم الحامل أو صحة الجنين. ومن المخاطر التي يتعرض لها الجنين:/ تضخم جسد الجنين، أي زيادة وزنه عند الولادة، تشوهات في القلب أو الجهاز العصبي المركزي، وكذلك تشوهات في الجهاز الهيكلي. يمكن لزيادة نسبة الأنسولين في الجنين أن تمنع إنتاج المواد السطحية وتؤدي لمتلازمة ضيق التنفس ويمكن أن يحدث يرقان نتيجة تدمير خلايا الدم الحمراء. يمكن في الحالات الخطيرة أن يموت الجنين قبل الولادة ويحدث ذلك في معظم الحالات نتيجة قلة التغذية عبر المشيمة بسبب ضعف الأوعية الدموية. يمكن حث الولادة في حالة هبوط وظيفة المشيمة. يمكن إجراء عملية قيصرية إذا كان هناك صعوبة في إخراج الجنين أو احتمال إصابته نتيجة تضخم جسده مثل صعوبة إخراج الكتفين.
٤ ماهي الأنماط الأخرى لمرض السكري ؟:
توجد العديد من المسببات النادرة لمرض السكري التي لا يمكن تصنيفها كنمط أول أو ثان أو سكري الحوامل. وتثير محاولات تصنيفها الكثير من الجدل. توجد بعض الحالات من السكري بسبب عدم استجابة مستقبلات الأنسولين على أنسجة الجسم، حتى لو كانت مستويات الأنسولين طبيعية، وهذا يجعل هذه الحالة مختلفة عن النمط الثاني، وهذا النمط نادر جداً.
كما أن الطفرات الجينية في الصبغة أو في الميتوكوندريا، يمكن أن تؤدي إلى تشوهات في وظيفة خلايا بيتا. ويُعتقد أنه قد تم تحديد السبب الجيني لتشوه مفعول الأنسولين. ويمكن لأي مرض يصيب البنكرياس أن يؤدي للسكري، على سبيل المثال، التهاب البنكرياس المزمن (أو التليف الخلوي) وكذلك الأمراض التي تصاحبها إفراز زائد لهرمونات مضادة للأنسولين والتي يمكن علاجها عندما تختفي الزيادة في هذا الهرمونات. وتوجد العديد من الأدوية التي تضعف إفراز الأنسولين كما توجد بعض السميات التي تدمر خلايا بيتا. ويوجد نمط من السكري يسمى السكري المرتبط بسوء التغذية وهي تسمية أنكرتها منظمة الصحة العالمية عندما أصدرت نظام التسمية المستعمل حالياً منذ عام 1999.